Russare e apnea notturna: i rischi cardiovascolari della roncopatia e come risolverli
Quante volte il suo partner si è lamentato del suo russare intenso? Quante mattine si è svegliato con la sensazione di non aver riposato affatto, nonostante ore passate a letto, con bocca secca, cefalea e una stanchezza che accompagna tutta la giornata?
Molte persone considerano il russare un semplice fastidio notturno, un’abitudine innocua o motivo di battute. In realtà, dietro la roncopatia – il termine medico per il russamento cronico – si nasconde spesso un problema più serio: la sindrome delle apnee ostruttive del sonno (OSAS). Queste interruzioni ripetute della respirazione generano cali di ossigeno nel sangue, stress sul sistema cardiovascolare e infiammazione cronica.
Studi scientifici dimostrano chiaramente che la roncopatia non trattata aumenta in modo significativo il rischio di ipertensione arteriosa, aritmie cardiache, aterosclerosi precoce delle carotidi, infarto miocardico e ictus. Non si tratta solo di qualità del sonno, ma di salute del cuore a lungo termine.
La buona notizia è che, per molti pazienti con roncopatia e OSAS lieve-moderata, esistono soluzioni chirurgiche mini-invasive efficaci, come l’uvulofaringopalatoplastica a mezzo laser (LAUP/UPPP laser), che ampliano le vie aeree superiori riducendo o eliminando il russamento e le apnee. Presso la Clinica Pallaoro di Padova, specializzata in chirurgia estetica e funzionale con tecnologie laser avanzate, questo approccio viene personalizzato combinando, quando necessario, correzioni nasali (settoplastica o rinoplastica funzionale) e liposuzione del collo per risultati sia respiratori sia estetici.
In questo articolo approfondiamo i meccanismi che legano russare e apnea al cuore, i sintomi da non sottovalutare e le opzioni terapeutiche più efficaci, con particolare attenzione alle tecniche chirurgiche che permettono un recupero rapido e una riduzione concreta dei rischi cardiovascolari.
Cos’è la roncopatia e quando diventa patologica
La roncopatia è il russamento cronico causato dalla vibrazione dei tessuti molli delle vie aeree superiori (palato molle, ugola, pareti faringee) durante il sonno, quando il tono muscolare diminuisce e il flusso d’aria si riduce.
Si distingue dal russamento semplice (primario) quando è occasionale e non associato a interruzioni respiratorie. Diventa patologica quando si associa a apnee ostruttive (OSAS): il tessuto collassa completamente, bloccando il passaggio dell’aria per 10 secondi o più, con desaturazioni di ossigeno e risvegli micro-arousal che frammentano il sonno.
Le cause sono multifattoriali:
- Anatomiche: palato molle lungo o ipotonico, ugola ipertrofica, deviazione del setto nasale, ipertrofia dei turbinati, tonsille grandi, retrognazia, macroglossia.
- Acquisite: obesità centrale (soprattutto grasso cervicale), fumo, alcol, sedativi, ipotiroidismo, età avanzata, menopausa.
Nella pratica clinica quotidiana, vediamo spesso pazienti con combinazione di deviazione settale e lassità palatale: il naso ostruito favorisce la respirazione orale, che peggiora il collasso faringeo.
I meccanismi che collegano russare e apnea al cuore
Durante un’apnea, il corpo sperimenta ipossia intermittente (calo di ossigeno) e ipercapnia (aumento di CO₂). Questo attiva il sistema nervoso simpatico, provoca oscillazioni brusche della pressione arteriosa e della frequenza cardiaca, genera stress ossidativo e infiammazione sistemica.
Nel tempo questi fenomeni favoriscono:
- Ipertensione arteriosa, spesso resistente alle terapie (fino al 50% dei pazienti ipertesi ha OSAS non diagnosticata).
- Aterosclerosi accelerata alle carotidi, dovuta alle vibrazioni meccaniche del russare e all’infiammazione.
- Aritmie, in particolare fibrillazione atriale.
- Aumento del rischio di infarto miocardico e ictus: studi osservazionali indicano che l’OSAS non trattata può raddoppiare il rischio di eventi cerebrovascolari e triplicare la mortalità cardiovascolare.
- Scompenso cardiaco e peggioramento della sindrome metabolica (resistenza insulinica, diabete tipo 2).
Anche il russamento semplice, senza apnee gravi, può contribuire all’ipertensione non controllata, soprattutto in soggetti over 50 o in sovrappeso. Trattare la roncopatia significa quindi proteggere il cuore riducendo questi meccanismi patologici.
Sintomi da non sottovalutare
Oltre al russare intenso che disturba il partner, i segnali più comuni sono:
- Risvegli frequenti con sensazione di soffocamento
- Sonnolenza diurna eccessiva (misurabile con la scala di Epworth)
- Cefalea mattutina
- Bocca secca o mal di gola al risveglio
- Difficoltà di concentrazione, irritabilità, calo della libido
- Ipertensione diagnosticata o peggiorata recentemente
Molti pazienti arrivano in visita lamentando “mi sento sempre stanco” o “il mio medico non riesce a controllare la pressione”. Questi sintomi rappresentano campanelli d’allarme importanti per una valutazione specialistica.
Diagnosi: dal sospetto alla conferma
La diagnosi inizia con un’anamnesi accurata e questionari validati (Berlin Questionnaire, Epworth Sleepiness Scale). Segue la visita otorinolaringoiatrica con fibroscopia delle vie aeree superiori, in veglia e con manovre di Müller, per identificare i siti di ostruzione.
Il gold standard è la polisonnografia (in laboratorio o domiciliare con poligrafia cardiorespiratoria), che misura l’Indice di Apnea-Ipopnea (AHI): lieve 5-15, moderata 15-30, grave >30 eventi/ora. In casi selezionati si ricorre alla Drug-Induced Sleep Endoscopy (DISE) per mappare con precisione le zone di collasso durante il sonno indotto.
Trattamenti conservativi e quando passare alla chirurgia
Inizialmente si raccomandano modifiche dello stile di vita: perdita di peso (anche il 10% riduce significativamente il russamento), astensione da alcol e fumo, posizione laterale del sonno, esercizi miofunzionali della lingua e faringe.
Per l’OSAS si utilizzano CPAP (ventilazione a pressione positiva) o dispositivi di avanzamento mandibolare (MAD). Questi strumenti sono efficaci ma richiedono aderenza a lungo termine; molti pazienti li abbandonano per discomfort, secchezza delle mucose o rumori.
Quando i trattamenti conservativi falliscono o non sono tollerati, e soprattutto in presenza di cause anatomiche correttebili, la chirurgia diventa l’opzione preferibile per una soluzione più definitiva.
Interventi chirurgici per roncopatia e OSAS lieve-moderata
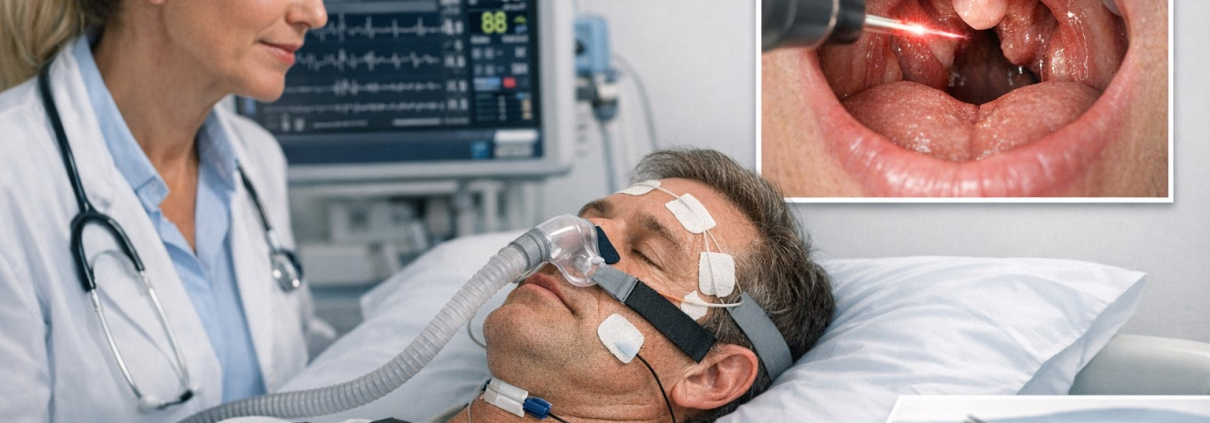
L’intervento più indicato per ostruzioni a livello del palato molle e ugola è l’uvulofaringopalatoplastica (UPPP) eseguita con laser CO₂. La tecnica LAUP (Laser-Assisted Uvulopalatoplasty) vaporizza con precisione millimetrica i tessuti in eccesso, ampliando lo spazio orofaringeo senza bisturi tradizionale.
Spesso si associano:
- Settoplastica e/o turbinoplastica per correggere ostruzioni nasali.
- Rinoplastica funzionale quando è presente anche un aspetto estetico da migliorare.
- Liposuzione viso e collo per rimuovere il grasso cervicale che comprime le vie aeree.
Queste procedure possono essere combinate in un unico intervento, ottimizzando risultati funzionali ed estetici.
Candidati ideali all’intervento
I migliori candidati sono pazienti con:
- Roncopatia o OSAS lieve-moderata con ostruzione principale al palato molle
- Fallimento o intolleranza a CPAP/MAD
- Cause anatomiche correttebili (palato lungo, ugola ipertrofica, setto deviato, grasso cervicale)
- Buona compliance post-operatoria e motivazione a modificare stile di vita
Non è indicato in OSAS grave con ostruzioni multiple o in presenza di comorbilità importanti non controllate (valutazione anestesiologica obbligatoria).
Decorso post-operatorio e recupero
Il decorso è generalmente ben tollerato. Nelle prime 7-10 giorni si avverte mal di gola e difficoltà nella deglutizione, paragonabile a una forte faringite, controllato con antidolorifici e terapia anti-edema.
Si consiglia dieta liquida/fredda inizialmente, poi morbida, evitando cibi caldi, speziati o acidi. L’igiene orale con collutori salini è fondamentale. Il ritorno alle attività sociali avviene mediamente in 7 giorni, mentre il recupero completo richiede 2-3 settimane. Il russamento diminuisce progressivamente nei primi mesi con la stabilizzazione dei tessuti.
Risultati attesi realistici e benefici cardiovascolari
Nei casi ben selezionati l’uvulofaringopalatoplastica laser riduce o elimina il russamento nell’80-90% circa dei pazienti, con miglioramento significativo dell’AHI e della saturazione notturna di ossigeno. Il sonno diventa più profondo e ristoratore, con riduzione della sonnolenza diurna e recupero di energia.
Sul piano cardiovascolare si osserva spesso un miglioramento della pressione arteriosa (soprattutto notturna), minor incidenza di aritmie e riduzione complessiva del rischio di eventi cardiaci e cerebrovascolari. I benefici sono massimi quando l’intervento si accompagna a perdita di peso e controllo degli altri fattori di rischio.
Domande frequenti (FAQ)
- Il russare semplice senza apnee fa male al cuore? Anche il russamento abituale può contribuire all’ipertensione, soprattutto se intenso e prolungato, a causa delle vibrazioni sulle carotidi e dell’attivazione simpatica. Tuttavia i rischi sono nettamente maggiori quando sono presenti apnee.
- L’intervento laser per russare risolve anche le apnee notturne? Sì, nei casi di OSAS lieve-moderata con ostruzione prevalente al palato molle, l’UPPP laser riduce significativamente le apnee e migliora la saturazione ossigeno.
- L’intervento è doloroso? Il dolore post-operatorio è moderato e ben controllabile con farmaci. Con il laser è generalmente inferiore rispetto alla tecnica tradizionale.
- Quanto dura il recupero? Ritorno alle attività sociali in circa 7 giorni; mal di gola per 7-10 giorni. Il miglioramento respiratorio si stabilizza nei mesi successivi.
- Posso fare l’intervento in day hospital? Nella maggior parte dei casi sì: procedura ambulatoriale con dimissione nella stessa giornata.
- L’intervento laser è definitivo? I risultati sono duraturi se si mantengono uno stile di vita sano (peso corporeo controllato, no fumo/alcol eccessivo). In alcuni casi può essere necessario un ritocco dopo anni.
- La CPAP è sempre necessaria dopo l’intervento? Nella maggior parte dei pazienti operati con successo per OSAS lieve-moderata la CPAP non è più necessaria.
- A chi devo rivolgermi per una valutazione? A uno specialista in otorinolaringoiatria esperto in disturbi respiratori del sonno. Presso la Clinica Pallaoro è possibile effettuare visita, fibroscopia e pianificazione dell’iter diagnostico-terapeutico completo.
- Esistono rischi importanti? Come ogni intervento chirurgico, esistono rischi (emorragia, infezione, cambiamenti vocali temporanei), ma con la tecnica laser sono ridotti. La selezione accurata del paziente minimizza le complicanze.
- Russare e apnea notturna possono migliorare solo con la dieta? La perdita di peso aiuta molto, ma quando esistono cause anatomiche strutturali (palato, setto, ugola) la chirurgia è spesso necessaria per risultati duraturi.